|
Quiste hidatídico hepático complicado
[Versión para imprimir]
Sr Director:
La enfermedad hidatídica es una infección parasitaria
producida por la larva del Echinococcus granulosus. Se trata de una
enfermedad endémica en la región mediterránea, parte de Oceanía y
Sudamérica [1]. Su distribución mundial es amplia, y en España su
incidencia es de 5 a 9 casos por cada 100.000 habitantes [2]. El perro es
el huésped definitivo del parásito, eliminando por las heces sus huevos
que el hombre accidentalmente puede ingerir; en el duodeno se disuelve su
cápsula externa y el embrión libre penetra a través de la mucosa
intestinal llegando, por el sistema porta, al hígado, donde la mayoría son
atrapados, desarrollando una doble envoltura quística y creciendo,
aproximadamente un centímetro anual [3].
Presentamos un caso de hidatidosis hepática previamente
no conocida cuyas manifestaciones fueron el síndrome de respuesta
inflamatoria sistémica (SRIS), la colestasis y el shock anafiláctico.
Caso clínico: Paciente de 86 años que ingresa
procedente de Urgencias por insuficiencia respiratoria y obnubilación.
Como antecedentes personales únicamente destacan una diabetes tipo 2 y un
bocio. 12 días antes del ingreso sufre traumatismo por caída accidental en
hombro derecho, diagnosticándosele de fractura subcapital de húmero, y
tratándosele con analgésicos y vendaje compresivo. 2 días después
presentó deterioro del estado general, fundamentalmente a expensas de
disnea, obnubilación, dolor abdominal y coluria. La presión arterial era
de 134/81 mmHg, la frecuencia cardíaca de 107 lpm, la temperatura de 37,8º
C y la saturación del 97% con mascarilla al 0,4. A la exploración física
destacaba una intensa obnubilación, moderada ictericia cutáneomucosa y un
gran hematoma en brazo derecho. Asimismo, se encontraba taquipneica (32
rpm) hipoventilando globalmente en ambos hemotórax y la PVC era de 21 mmHg.
El abdomen era doloroso a la palpación profunda en hipocondrio derecho.
 |
| Figura 1. Ecografía abdominal |
En la analítica destacó 15.500 Leucocitos con 80%
segmentados y 1% cayados; Hematocrito 38%; Hemoglobina 12,3; Plaquetas
307.000; Cefalina 31; act. Protrombina 84%; INR 1,1; Dímero D: 3,7;
Glucosa 498; Urea 67; Creatinina 0,8; Bilirrubina total: 6,4; GOT: 100;
GPT: 114; Amilasa: 8; LDH: 413; Na: 137; K: 4; Ácido Láctico: 1; CPK: 18;
Mioglobina: 60; Troponina T: 0,01. Una gasometría arterial (fracción
inspiratoria de oxígeno [FiO2] de 0,4) reveló: pH 7,26; pO2 84
mmHg; pCO2 58 mmHg; bicarbonato 25 mEq/l. En Urgencias se realizó ECO
abdominal no concluyente (fig. 1), así como Angio TC que descartó el
tromboembolismo pulmonar. La paciente requirió ventilación mecánica al
ingreso dada su acidosis respiratoria, y una vez corregida parcialmente se
le realizó nueva TC que mostró en segmento VIII del lóbulo hepático
derecho una colección con aire en su interior y parcialmente calcificada
en su periferia de 9,5 cm. de diámetro mayor, que presentaba captación
periférica. La lesión es compatible con absceso probablemente secundario a
quiste hidatídico y/o hematoma abscesificado (fig. 2 y 3).
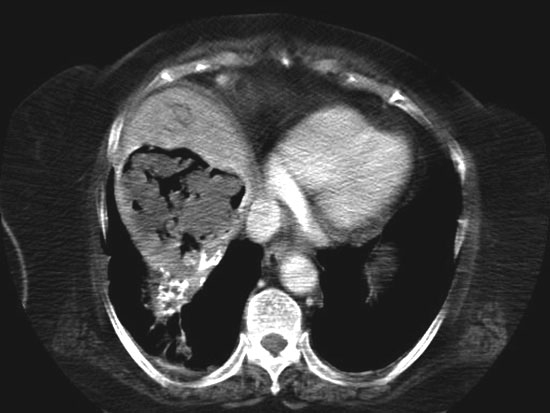 |
| Figura 2. TC abdominal |
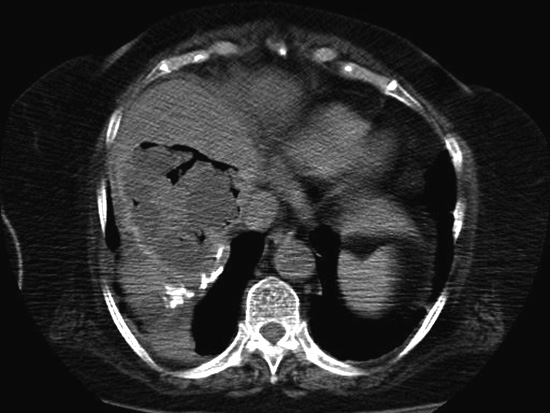 |
| Figura 3. TC abdominal |
Se realizó punción de la colección bajo control
radiológico, dejándose pig-tail en dicho absceso y drenándose 30 ml.
de material espeso, oscuro, que se envió para cultivo de aerobios y
anaerobios, iniciándose posteriormente tratamiento con Imipenem,
Tobramicina y Metronidazol. Una vez de nuevo en UCI la paciente presentó
hipotensión que remontó con sobrecarga de líquidos y dosis bajas de
noradrenalina, manteniéndose después estable hemodinámicamente aunque con
diuresis algo justas. Ante la dificultad para el drenaje del absceso de
forma percutánea nos ponemos en contacto con la unidad de cirugía hepática
de referencia para drenaje del mismo. En dicha unidad se procedió a la
punción del quiste y aspiración de numerosas vesículas hijas, extirpación
parcial de la cápsula y lavado de la cavidad con suero salino hipertónico,
así como tratamiento con Albendazol. De nuevo en UCI la evolución de la
paciente fue lenta pero favorable, pudiendo extubarse y salir a planta a
los 40 días aproximadamente.
Esta paciente tuvo un quiste hidatídico
abscesificado y calcificado (pero activo) roto, asociado a hematoma
traumático y acompañado de shock anafiláctico secundario probablemente a
la punción diagnóstica del mismo.
Discusión:
El quiste hidatídico es una entidad que se produce
fundamentalmente por una reacción tipo I de Gell y Coombs [4], en la que
se liberan por basófilos y mastocitos sustancias tipo histamina,
sustancias de reacción lenta de anafilaxia (SRS-A), factor activador
plaquetario (PAF) y factor quimiotáctico de los eosinófilos. Además se
pueden activar la vía alternativa del complemento, el factor XII de la
coagulación, la cascada de la fibrinólisis y el sistema de las cininas
[1].
Todo ello provoca un aumento de la permeabilidad
vascular, extravasación hacia el espacio intersticial, descenso del
volumen sanguíneo, disminución de las resistencias periféricas,
hipotensión, complicaciones respiratorias como el edema de glotis y el
broncoespasmo [1]. Otras manifestaciones clínicas frecuentes son el
exantema cutáneo, prurito y la posibilidad de que se produzca un cuadro de
coagulación intravascular diseminada. Todas estas reacciones son muy
rápidas, y el colapso circulatorio, la obstrucción respiratoria o las
arritmias pueden ser mortales [5].
La anafilaxia debida a rotura traumática de quiste
hidatídico es muy infrecuente, si tenemos en cuenta la baja incidencia de
shock anafiláctico en la hidatidosis, encontrándose cifras que oscilan
entre el 1 y 7,5% [3].
Hasta no sospechar el antecedente de enfermedad
hidatídica, otras posibilidades diagnósticas son el síndrome carcinoide,
rotura esplénica, tromboembolismo pulmonar y shock de cualquier otra
etiología [6].
De forma variable pueden aparecer, prurito,
hipernatremia, broncoespasmo, eosinofilia, y alteraciones de la
repolarización ventricular en el ECG [1]. La presencia de eosinofilia
indica el comportamiento antigénico del contenido quístico; aunque se
detecta en el 30-50% de los casos, se considera un dato inespecífico [7].
La exploración ecográfica abdominal es, sin duda, la
primera técnica que hay que emplear, tanto por su rapidez como por su
inocuidad, llegando a ser diagnóstica hasta en el 100% de los casos [1,
12].
En cuanto a la actuación terapéutica en anafilaxia por
hidatidosis, la mayoría de los autores preconizan la administración de
oxígeno al 100%, reposición del volumen circulante con expansores
plasmáticos, y cristaloides [1]. A continuación deben emplearse fármacos
vasopresores, siendo el fármaco de elección la adrenalina. Los agonistas
beta-2 pueden ser útiles para tratar el broncoespasmo. El empleo de
antagonistas H1 y H2 de la histamina parece controvertido y los
corticoides no son demasiado útiles para evitar las manifestaciones
clínicas iniciales [6].
La reacción intradérmica de Casoni, basada en la
sensibilización mediada por IgE de los mastocitos de la piel, no se
utiliza para el diagnóstico, por la elevada proporción de falsos
positivos, la posibilidad de anafilaxia y la sensibilización ocasional de
pacientes sin hidatidosis [4].
El diagnóstico indirecto por técnicas serológicas se ha
hecho cada vez más sensible y específico, pero no deja de tener un alto
porcentaje de falsos negativos [7]. Las técnicas serológicas más
utilizadas son la doble difusión, la detección del arco 5 de Capron
utilizando antígeno purificado, la hemaglutinación indirecta, ELISA e
inmunofluorescencia indirecta (IFI). En las hidatidosis hepáticas los
falsos negativos constituyen un 10-20% y en las pulmonares llegan a
alcanzar un 30-45%. Esto es debido, entre otras causas, al bajo estímulo
antigénico de los quistes hidatídicos hialinos y calcificados. Sin embargo
la serología hidatídica sí es de gran utilidad en el seguimiento del
paciente tras la extirpación del quiste o tras la rotura espontánea o
traumática del mismo [7].
La PAAF ha sido poco empleada debido al riesgo de
producir reacciones anafilácticas graves y diseminación de escólices. En
la gran mayoría de casos descritos sin sospecha clínica de hidatidosis y
con PAAF realizada, no se describen complicaciones graves, demostrando ser
una técnica de gran valor [8]. La muestra obtenida es de muy buena calidad
para el diagnóstico definitivo de enfermedad hidatídica, con la simple
visión directa del contenido quístico, pueden observarse numerosos
elementos característicos como escólices invaginados y evaginados [7].
El tratamiento de elección del quiste hidatídico es la
extirpación quirúrgica. Se debe evitar que se derrame el líquido del
interior del quiste sobre los tejidos del paciente durante el acto
quirúrgico, para prevenir formación de quistes hidatídicos secundarios que
obligarían a realizar posteriores intervenciones. Es aconsejable
esterilizar el interior del quiste antes de la extirpación mediante la
inyección de sustancias escolicidas como salino hipertónico, formol 10% o
etanol 95%. Cuando el quiste es inoperable, ya sea por su localización
anatómica o por tratarse de quistes complicados, se recomienda como
tratamiento los derivados benzoimidazólicos mebendazol y albendazol. En
los últimos años el albendazol está siendo más utilizado ya que se
requieren dosis menores (10 mg/kg/día) y un período de tratamiento más
corto (28 días) [7, 11], aunque con ambos fármacos son necesarios ciclos
repetidos de tratamiento. La determinación de triptasa sérica se ha
utilizado para apoyar el diagnóstico de anafilaxia intraoperatoria por
hidatidosis, es un marcador discriminatorio de activación de mastocitos.
Está ausente en el shock séptico, en el fallo cardíaco primario y en los
sujetos libres de enfermedad, hay elevaciones apreciables a los 15 minutos
de la anafilaxia y se mantienen elevaciones a las 6 horas, incluso la
elevación se mantiene en suero que ha sido congelado durante 6 meses,
enfatizando la validez y gran estabilidad de la determinación [10].
Queremos hacer especial hincapié en que antes de
considerar un shock o urticaria como de origen desconocido, siempre debe
ser considerada la hidatidosis, tanto por su gravedad como por su
potencial tratabilidad [9].
Enlaces:
-
Ruiz Castro
M, Vidal Marcos A, de Frutos S, Infante B, Ramos López MA, Sanz García
M. Shock anafiláctico por rotura traumática de quiste hidatídico
hepático desconocido. Rev Esp Anestesiol Reanim 1997; 44: 321-323.
-
Blasco
Navalpotro MA, Corrales Rodríguez de Tembleque, Poza Jiménez A,
Sánchez-Gómez Navarro J. Shock anafiláctico por rotura espontánea de un
quiste hidatídico hepático en la vena cava inferior. Rev Clin Esp 1993;
192: 49-50.
-
Bertó JM,
Martínez F, Ojeda JA. Shock anafiláctico como manifestación de
hidatidosis hepática. Rev Clin Esp 1991; 188: 60-61.
-
Boyano T, Moldenhauer F, Mira J, Joral A, Sainz F.
Systemic anaphylaxis due to hepatic hydatid disease. J Invest Alergol
Clin Inmunol 1994; 4: 158-159.
-
Sáenz de San Pedro B, Cazaña JL, Cobo J, Serrano CL,
Quiralte J, Contreras J, Martínez F. Anaphylactic shock by rupture of
hydatid hepatic cyst. Allergy 1992; 47: 568-570.
-
Sáez Santamaría J, Moreno Casado J, Núñez C. Role of
fine-needle biopsy in the diagnosis of hidatid cyst. Diagn Cytopathol
1995; 13: 229-232.
-
Sola I, Vaquerizo A, Madariaga MJ, Opla M, Bondia A.
Intraoperative anaphylaxis caused by a hydatid cyst. Acta Anestesiol
Scand 1995; 39: 273-274.
-
Sáez Santamaría J, Moreno Casado J, Núñez C. Role of
fine-needle biopsy in the diagnosis of hidatid cyst. Diagn
Cytopathol 1995; 13: 229-232.
-
Gómez de la
Torre, R., López Morán, A., Verano García, J. et al. Anafilaxia
como primera manifestación de enfermedad hidatídica no conocida. An Med
Interna 2003: 20: 54-55.
-
Blanco I, Cardenas E, Aguilera L, Camino E, Arizaga
A, Telletxea S. Serum tryptase measurement in diagnosis of
intraoperative anaphylaxis caused by hydatid cyst. Anaesth Intens Care
1996; 24: 489-491.
-
Filippou D, Tselepis D, Filippou G, Papadopoulos V.
Advances in Liver Echinococcosis: Diagnosis and
Treatment. Clin Gastroenterol Hepatol 2006; [Epub
ahead of print]
-
Yoshikawa M, Hirai T, Ouji Y, Marugami NA, Toyohara
M, Nishiofuku M, Fukui H, Shimada K, Hirao T, Tsutsumi M, Ishizaka SA.
Hydatid cysts in the liver. Intern Med 2006; 45: 565-566.
Ernesto García Vicente,
Cristina Hernández de Diego, Mar Gobernado Serrano
UCI Hospital de Soria
©REMI, http://remi.uninet.edu.
Enero 2007.
Envía tu comentario para su publicación
|