|
Ventilación mecánica en el obeso
[Versión para imprimir]
[Resumen] [Introducción]
[Vía aérea] [Función
respiratoria] [Soporte ventilatorio] [Sistema
cardiovascular] [Farmacocinética] [Conclusiones]
[Bibliografía] [Autoevaluación]
Es la obesidad uno de los problemas de salud
pública de mayor relevancia en el mundo. Incrementa la mortalidad en las
Unidades de Cuidados Intensivos y es un predictor importante de la misma.
La prevalencia de la obesidad es elevada en todo el mundo, al igual que
sus costos. En el obeso ocurren alteraciones fisiopatológicas que tienen
grandes implicaciones en el manejo ventilatorio de estos pacientes. El
método más aceptado actualmente para valorar el grado de sobrepeso es el
basado en el cálculo del Índice de Masa Corporal (IMC). La vía aérea de los
pacientes obesos tiene particularidades que hacen difícil su manejo, por
lo que siempre debe considerarse el riesgo de una vía aérea difícil en
estos pacientes. La obesidad está asociada a alteraciones de los volúmenes
y capacidades pulmonares, por lo que una de las maniobras que resulta útil
en estos pacientes para mantener una adecuada capacidad residual funcional
(CRF) y PaO2, así como para mejorar la función pulmonar es el
empleo de Presión Positiva al Final de la Espiración (PEEP). La medicación
administrada a los obesos mórbidos puede tener una farmacocinética
alterada, haciendo imprevisible la respuesta a las mismas.
La obesidad se ha convertido en este
principio del siglo XXI en una de las mayores amenazas para la salud y la
vida de cientos de millones de personas en todo el mundo.
Constituye actualmente uno de los problemas
de salud pública de mayor relevancia en el mundo desarrollado,
incrementando la mortalidad en los pacientes ingresados en las Unidades de
Cuidados Intensivos, por lo que constituye un predictor importante de la
misma [1, 2]. Es fundamental entonces el conocimiento de las alteraciones
fisiopatológicas asociadas a la obesidad y que tienen implicaciones en el
manejo ventilatorio de estos pacientes.
En Estados Unidos, el 65,7 % de la población
sufre de exceso de peso y el 30,6 % es obeso -el doble de la tasa de
obesidad de 20 años atrás y un tercio más alta que hace apenas 10 años
[2-4]. Se estima además que entre 280.000 y 350.000 muertes al año son
atribuibles a la obesidad [2, 5-8].
En Europa, entre el 15-20% de la población
se considera obesa. Unos 400 millones de adultos del Viejo Continente
están afectados por sobrepeso, mientras que el número de los obesos
asciende a 130 millones.
El costo sanitario directo de la obesidad en
Estados Unidos se estima en 51.600 millones de dólares por año; los
costos indirectos sobrepasan los 95.000 millones por año, elevando los
costos del sistema de salud más caro del mundo [2, 9]. Cifras similares
existen en Europa.
Si bien el límite entre normalidad y
obesidad es arbitrario, podemos decir que un sujeto puede ser considerado
obeso cuando su cantidad de grasa corporal está por encima del límite
compatible con la salud física y mental, y compromete su expectativa de
vida normal.
En términos generales, el peso corporal se
correlaciona directamente con la grasa corporal total, de manera tal que
resulta un parámetro adecuado para "cuantificar" el grado de obesidad. En
la práctica clínica es la primera herramienta utilizada para valorar el
grado de sobrepeso. El método más aceptado actualmente es el basado en el
cálculo del Índice de Masa Corporal (IMC), que correlaciona la talla y el
peso de los individuos adultos.
IMC = peso (kg) / [talla (m)]2
Según el IMC, los pacientes pueden clasificarse en diferentes grados de
obesidad [10]:
-
Peso insuficiente: < 18,5
-
Normopeso: 18,5-24,9
-
Sobrepeso: 25-29,9 (grado I:
25-26,9; grado II-preobesidad: 27-29,9)
-
Obesidad tipo I: 30-34,9
-
Obesidad tipo II: 35-39,9
-
Obesidad tipo III (mórbida):
40-49,9
-
Obesidad tipo IV (extrema):
>49,9
El margen de normalidad
está entre 18,5 y 25. Por encima de estos valores se encuentran el
sobrepeso y la obesidad. Los niveles más bajos de mortalidad en varones se
encuentran entre un IMC de 23,5 y 24,9, y en mujeres entre 22 y 23,4.
El manejo de la vía aérea en un paciente
obeso puede ser extremadamente difícil. La misma presenta particularidades
que pueden hacer difícil su manejo, como: el obeso tiene un cuello corto,
una apertura bucal restringida, una gran lengua y/o pliegues superfluos de
tejido orofaríngeo, infiltración grasa de partes blandas (faringe y
peri-glótico), laringe anterior más frecuente que en la población
normopeso, movilidad cervical disminuida, y una circunferencia cervical
aumentada, que pueden dificultar la intubación y aumentar el riesgo de
desarrollar obstrucción de la vía aérea [11].
La ventilación con máscara es más difícil
debido a la reducción en la distensibilidad pulmonar, el incremento en la
resistencia de la pared torácica y la vía aérea. Otros factores son la
posición anormal del diafragma e inclusive el aumento de la resistencia de
la vía aérea superior.
Estos pacientes tienen reducida la capacidad
residual funcional (CRF), que se traduce en una menor reserva de oxígeno,
lo que, unido a un alto consumo de O2 y a un aumento de la
producción de CO2 hace que el paciente obeso tenga mala
tolerancia a períodos de apnea y presente rápidamente desaturación cuando
ocurre la misma durante la inducción anestésica [12].
El riesgo de regurgitación/aspiración es
mayor en los pacientes obesos por el mayor volumen de jugo gástrico (mayor
de 25 ml y un pH menor de 2,5) y la mayor presión intraabdominal, con
mayor índice de reflujo gastroesofágico.
La intubación orotraqueal permanece como el
mejor método de acceso a la vía aérea, pero puede llegar a ser necesaria
una vía aérea quirúrgica, situación que se hace mucho más difícil cuando
el cirujano intenta identificar la tráquea profunda en un montículo de
tejido adiposo [13].
Por todo esto debe considerarse el riesgo de
una vía aérea difícil en todo paciente obeso. Esto implica contar con
ayuda disponible de otro personal calificado y elementos para manejar una
situación de intubación y/o ventilación difícil, con un carro equipado
para éllo, incluyendo diferentes tipos de hojas de laringoscopio,
conductores, Combitube y máscaras laríngeas, y la opción de acceder a una
vía aérea quirúrgica de ser necesario [13].
En aquellos pacientes cuya observación
preintubación sugiere intubación oral dificultosa, la vía nasotraqueal a
ciegas por un médico experimentado puede ser la primera elección. El
empleo de fibra óptica puede ser también una opción, cuando esté
disponible. Si se intenta la intubación endotraqueal oral, la posición del
paciente es muy importante: la colocación de rollos o almohadas debajo de
sus hombros o en la zona interescapular puede facilitar la visualización.
La preoxigenación efectiva es
extremadamente importante. Los pacientes obesos deben mantenerse en
posición de sentado o semisentado, lo que permite ganar un tiempo
sustancial comparada con la posición supina, antes de que se produzca la
desaturación apneica, durante la intubación y cuando se les bolsea se
requerirán presiones mayores a las habituales [14-16].
La obesidad está asociada a alteraciones de
los volúmenes y capacidades pulmonares [12]. Existe una reducción de la
capacidad pulmonar total (CPT), del volumen de reserva espiratorio (VRE) y
de la CRF, principalmente causada por el ascenso del diafragma, que es
mayor que en la población normopeso (50% frente a 20%) (Fig. 1).
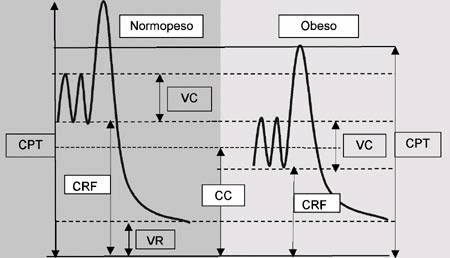
Fig. 1.
Volúmenes y capacidades pulmonares en sujetos obesos y normopesos. CPT:
capacidad pulmonar total. VC: volumen corriente. CC: capacidad de cierre.
VR: volumen residual funcional.
La disminución de la CRF puede ser de tal
magnitud que el volumen corriente caiga en el rango del volumen de cierre,
con el consiguiente cierre de la vía aérea pequeña, causando alteraciones
en la relación ventilación/perfusión de distintos territorios pulmonares e
hipoxemia.
En un
paciente normopeso sometido a anestesia general se producen: ascenso
diafragmático en decúbito supino; pérdida de tono muscular durante la
inducción anestésica, que acentúa la condición anterior; el bloqueo
neuromuscular necesario para la intubación y la cirugía incrementa los
efectos anteriormente descritos. En un paciente obeso estos eventos están
exacerbados, por estar basalmente en una situación ventilatoria límite
[13, 17].
A causa de la disminución de la
compliancia de la pared torácica [18] (defecto pulmonar restrictivo), la
ventilación con presión positiva puede ser más difícil en estos pacientes.
El incremento del trabajo respiratorio asociado con la obesidad conduce a
los pacientes a tomar pequeños volúmenes corrientes y aumentar la
frecuencia respiratoria, conduciendo a atelectasias, alteraciones de la
ventilación/perfusión, y aumento del grado de cierre de la vía aérea.
Estos cambios funcionales pulmonares se amplifican con la sedación y la
relajación.
Aun la lectura de los valores de la
oximetría de pulso puede ser engañosa en obesos mórbidos, debido al
incremento del espesor de los tejidos blandos y la pobre transmisión de la
luz.
Una de las maniobras que resulta útil en
estos pacientes para mantener una adecuada CRF y PaO2, así como
para mejorar la función pulmonar es el empleo de presión positiva al final
de la espiración (PEEP) [19]. Recordar siempre los efectos
cardiovasculares de valores de PEEP mayores de 10 cm H2O.
Los volúmenes corrientes deben ser
calculados de acuerdo al peso ideal, ya que otro cálculo llevaría a sobredistensión alveolar [19].
El Síndrome de Apnea Obstructiva del
Sueño (SAOS), la hipoventilación relacionada con la obesidad -
hipoventilación que es independiente de la apnea e incrementada por el
sueño-, y la hipoxemia relacionada con los trastornos locales de
ventilación-perfusión, son los mecanismos principales del fallo
respiratorio en los pacientes obesos [20, 21]. En estos casos la
ventilación no invasiva ha demostrado ser un tratamiento eficaz. El nivel
de presión espiratoria en vías aéreas debe adaptarse para aliviar los
episodios de SAOS y de hipopnea. El nivel de presión inspiratoria de la
vía aérea (soporte de presión), o el volumen corriente (control/volumen)
deben adaptarse para corregir la hipoventilación residual [22].
La patología cardiovascular determina
buena parte de la morbimortalidad asociada a la obesidad, y se manifiesta
en forma de hipertensión arterial, enfermedad coronaria e insuficiencia
cardiaca. Se asocia además con otras patologías, como: ateroesclerosis,
trombosis y tromboembolismo pulmonar, muerte súbita, "miocardiopatía del
obeso", etc.
La obesidad mórbida se asocia con un
aumento del volumen de fin de diástole y una disminución de la fracción de
eyección ventricular izquierda, y la hipertensión arterial frecuentemente
asociada exagera estos cambios fisiopatológicos cardíacos. Así, la
expansión de volumen, frecuente durante la resucitación es mal tolerada
por estos pacientes [23]. También se describen casos de alteraciones de la
conducción por compresión del sistema de conducción e infiltración
mononuclear del nódulo sinusal.
El acceso venoso puede ser extremadamente
difícil, mientras que las infecciones vinculadas a catéteres y trombosis
son más frecuentes.
La medicación administrada a los obesos
mórbidos puede tener una farmacocinética alterada, haciendo imprevisible
la respuesta a las mismas [24, 25]. Estas alteraciones se producen a
distintos niveles: distribución, unión a proteínas y eliminación.
A su
vez, esto guarda relación con: la distinta composición
corporal del paciente obeso, el flujo sanguíneo a órganos, en general
aumentado, y la distinta afinidad de los fármacos por tejidos y proteínas.
El
volumen de distribución (Vd ) se ve alterado por los siguientes
factores: disminución de la fracción de agua corporal total,
aumento del volumen sanguíneo y del débito cardiaco, así como la
alteración de la unión a proteínas y el aumento de los ácidos grasos,
triglicéridos y colesterol.
La absorción oral y el aclaramiento de
fármacos están poco modificados; el volumen de distribución, en cambio, se
correlaciona con su lipofilidad. Los fármacos más liposolubles presentan
aumento en su volumen de distribución, pero en algunos fármacos
marcadamente lipofílicos como el remifentanilo y algunos betabloqueantes
no se correlaciona bien con su grado de afinidad a las grasas.
Aquellos fármacos que desaparecen por
biotransformación no se alterarán significativamente. En cambio, los que
son excretados fundamentalmente por el riñón estarán sometidos a un
incremento en la filtración glomerular. En los pacientes obesos con
disfunción renal la dosis debe ser calculada según el aclaramiento de
creatinina, utilizándose el peso corporal ideal (PCI).
Los fármacos poco liposolubles deben ser
dosificados por masa magra (peso ideal + 20%), como en el caso de los
bloqueadores neuromusculares no despolarizantes. De lo contrario, es
frecuente la sobredosificación.
Erstad [26] recomendó usar el PCI para la dosis
de carga de medicaciones hidrófilas con un Vd pequeño y en la obesidad
utilizar el peso corporal para la dosis de carga de medicaciones con Vd
moderado.
En el caso de la succinilcolina, la
actividad de la pseudocolinesterasa plasmática está aumentada, por lo que es
recomendable un incremento de la dosis absoluta de este fármaco.
Una adecuada reversión del bloqueo
neuromuscular residual es fundamental en estos pacientes. El cálculo de la
dosis de neostigmina a emplear debe realizarse a partir del peso real del
paciente. La latencia de su efecto es independiente del peso o IMC.
Debido a que la obesidad constituye uno
de los problemas de salud pública de mayor relevancia, es fundamental
conocer las alteraciones fisiopatológicas asociadas a la misma y que
tienen implicaciones en el manejo ventilatorio de estos pacientes. La vía
aérea presenta particularidades que pueden hacer extremadamente difícil su
manejo, por lo que siempre debe considerarse el riesgo de una vía aérea
difícil en todo paciente obeso. La obesidad está asociada a alteraciones
de los volúmenes y capacidades pulmonares. En estos pacientes una de las
maniobras que resulta útil para mantener una adecuada CRF y PaO2,
así como para mejorar la función pulmonar es el empleo de PEEP. En
los pacientes obesos existen alteraciones cardiovasculares, así como en la
farmacocinética de los medicamentos administrados, que se deben de tener
en cuenta.
-
El-Solh A, Sikka P, Bozkanat E, et al.
Morbid obesity in the medical ICU.
Chest. 2001; 120: 1989-1997.
-
Yaegashi M,
Zuriqat M, Noack S, Homel P, Jean R. Outcome of morbid obesity in the
intensive care unit. J Intensive Care Med
2005; 20: 147-154.
-
Hedley AA, Ogden CI, Johnson CL, et al.
Prevalence of overweight
and obesity among US children, adolescents, and adults, 1999-2002. JAMA
2004; 291: 2847-2850.
-
Flegal KM,
Carroll MD, Ogden CL, et al. Prevalence and trends in obesity among US
adults, 1999-2000. JAMA 2002; 288: 1723-1727.
-
Allison DB, Fontaine KR, Manson JE, et
al. Annual deaths
attributable to obesity in the United States. JAMA 1999; 282: 1530-1538.
-
Manson JE, Willett WC, Stampfer MJ, et
al. Body weight and
mortality among women. N
Engl J Med 1995; 333: 677-685.
-
Stevens J, Cai J, Pamuk ER, et al.
The effect of age on the
association between body-mass index and mortality. N Engl J Med
1998; 338: 1-7.
-
Calle EE, Thun MJ, Petrelli JM, et al.
Body-mass index and mortality in a prospective cohort of U.S. adults. N
Engl J Med 1999; 341: 1097-1105.
-
Wolf AM, Colditz GA. Current estimates
of the economic cost of obesity in the United States. Obes Res 1998; 6:
97-106.
-
Pi-Sunyer FX. Obesity: criteria and
classification. Nutr Soc 2000; 59: 505-509.
-
Grant P, Newcombe M.
Emergency management of the morbidly
obese. Emerg Med Australas 2004; 16: 309-317.
-
Ray CS, Sue DY, Bray G, et al. Effects
of obesity on respiratory function. Am Rev Respir Dis 1983; 128:
501-506.
-
Esquide J, Ramón de Luis, Valero
César. Anestesia en la cirugía bariática.
Cir Esp 2004; 75: 273-279.
-
Burns SM, Egloff MB, Ryan B, et al.
Effect of body position on spontaneous respiratory rate and tidal volume
in patients with obesity, abdominal distension, and ascites. Am J Crit
Care 1994; 3: 102-106.
-
Boyce JR, Ness T, Castroman P, Gleysteen JJ. A
preliminary study of the optimal anesthesia positioning for the morbidly
obese patient. Obes Surg
2003; 13: 4-9.
-
Dixon BJ, Dixon JB, Carden JR, et al.
Preoxygenation is more
effective in the 25 degrees head-up position than in the supine position
in severely obese patients: a randomized controlled study.
Anesthesiology 2005; 102: 1110-1115.
-
Tolmachev KM,
Vyzhigina MA,
Iur'eva
LA, et al.
Anesthesia in obese patients.
Anesteziol
Reanimatol 2002; 5: 37-41.
-
Naimark A,
Cherniack RM. Compliance of the respiratory system and its components in
health and obesity. J Appl Physiol 1960; 15: 377-382.
-
Muir JF, Cuvelier A, Bota S, et al.
Modalities of ventilation in obesity.
Modalni Arch Chest Dis 1998; 53: 556-559.
-
Lepsanovic L, Ivkovic, Lazar T.
Obesity and respiratory tract disorders. Med Pregl 2001; 54: 241-244.
-
Reybet- Degat O, Massin F, Grageon C, et al.
Acute respiratory failure in
obesity. Rev Pneumol Clin 2002; 58: 111-116.
-
O'brien JM,
Welsh CH, Fish RH. Excess Body Weight Is Not Independently Associated
with Outcome in Mechanically Ventilated Patients with Acute Lung Injury.
Ann Intern Med 2004; 140: 338-345.
-
Brunette DD. Resuscitation of the Morbidly
Obese Patient. Am J Emerg Med 2004; 22: 40-47.
-
Blouin RA,
Warren GW. Pharmacokinetic considerations in obesity. J Pharm Sci 1999;
88: 1-7.
-
Cheymol G.
Effects of obesity on pharmacokinetics. Clin Pharmacokinet 2000; 39:
215-231.
-
Erstad BL. Which
weight for weight-based dosage regimens in obese patients? Am J Health
Syst Pharm 2002; 59: 2105-2110.
(Respuestas próximamente en la web de REMI):
http://remi.uninet.edu/2006/02/REMIA038.htm
1. El manejo de la vía aérea en un paciente
obeso puede ser extremadamente difícil, ya que presenta algunas
peculiaridades. Responda si es verdadera o falsa cada una de las
siguientes afirmaciones:
-
Es frecuente
la apertura bucal restringida
-
La laringe anterior
es menos frecuente que en la
población normopeso
-
La movilidad cervical
está a menudo aumentada
-
La ventilación con máscara es más difícil
debido a la reducción en la distensibilidad pulmonar y el incremento en la
resistencia de la pared torácica y la vía aérea
2. El mejor método de acceso de la vía aérea
en el paciente obeso es:
-
Intubación nasotraqueal
-
Intubación orotraqueal
-
Traqueotomía
-
Empleo de
fibra óptica
3. ¿Cual de los siguientes no es uno de
los mecanismos principales de fallo respiratorio en los pacientes obesos?:
-
El síndrome de apnea obstructiva del
sueño
-
La hipoxemia
relacionada con trastornos de difusión
-
La hipoventilación relacionada con la
obesidad
-
La hipoxemia relacionada con los
trastornos locales de ventilación-perfusión
4. Se denomina obesidad mórbida cuando el índice de masa corporal es:
-
Entre 30 y 34,9
-
Entre 35 y
39,9
-
Entre 40 y 49,9
-
Mayor de 49,9
5. Con respecto a la farmacocinética de
la medicación administrada a los pacientes obesos, responda si es
verdadera o falsa cada una de las siguientes afirmaciones:
-
La vida
media del cisatracurio no se encuentra alterada
-
Se recomienda
un aumento en la dosis de succinilcolina, por el aumento de actividad de
la pseudocolinesterasa plasmática
-
Los
bloqueantes neuromusculares no despolarizantes deben ser
dosificados por masa magra (peso ideal + 20%)
-
La dosis de
neostigmina para la reversión del bloqueo neuromuscular se debe calcular
según el peso corporal ideal
Oscar Au Fonseca *, Leslie Cid Carrión **,
Eduardo Márquez Capote **
* Hospital General “Dr. Juan
Bruno Zayas Alfonso”. Santiago de Cuba. Cuba.
** Hospital Provincial “Saturnino Lora”. Santiago de
Cuba. Cuba.
©REMI, http://remi.uninet.edu.
Febrero 2006.
Envía
tu comentario para su publicación
|