|
Sistema predictivo en neumonía asociada a ventilación mecánica
Artículo original: Luna CM, Blanzaco D, Niederman MS, Matarucco
W, Baredes NC, Desmery P, Palizas F, Menga G, Rios F, Apezteguia C.
Resolution of ventilator-associated penumonia: Prospective evaluation of
the clinical pulmonary infection as an early clinical predictor of
outcome. Crit Care Med
2003; 31: 676-682.
Introducción: La
neumonía es la infección más frecuente en la UCI. El objetivo de este
estudio fue la evaluación y validación del CPIS (1) (Clinical Pulmonary
Infection Score), una escala clínica diagnóstica de neumonía asociada a
ventilador (NAV), y sus componentes para identificar a aquellos
pacientes con buena respuesta al tratamiento.
Resumen:
Diseño: Estudio de cohortes
prospectivo y multicéntrico. Enfermos: 472 enfermos mayores de 18 años
sometidos a en ventilación mecánica durante más de 72 horas; en 63 de
ellos se realizó diagnóstico de NAV. Criterios diagnósticos de NAV:
sospecha clínica de acuerdo a criterios estandarizados, broncoscopia y
aislamiento en BAL (>104 UFC). Criterios de exclusión:
neumonía al ingreso, enfermos remitidos de otras UCI, SIDA, neutropenia
(<1000/mm3). Efecto: mortalidad a 28 días. Mediciones
efectuadas: Evaluación diaria mediante una versión modificada del CPIS
(tabla I). Se realizó medición de tendencia del CPIS respecto a la NAV:
tres días antes, el día del diagnóstico, y a los 3, 5 y 7 días tras el
diagnóstico (NAV–3, NAV, NAV3, NAV5, NAV7). Resultados: La mortalidad de
la NAV a los 28 días fue del 50%. Supervivientes y fallecidos no
difirieron significativamente en características clínicas, demográficas o
analíticas. En los supervivientes el CPIS se incrementó desde NAV-3 hasta
NAV y disminuyó posteriormente de manera significativa, mientras que en los fallecidos el CPIS no bajó.
De los componentes individuales del CPIS, sólo la tendencia positiva de la
relación pO2/FiO2 discriminó bien a los supervivientes. Cuando el CPIS fue
menor de 6 en
NAV3 y NAV5, la mortalidad fue más baja (p=0,018). Estas diferencias se
relacionaron con la adecuación del tratamiento antibiótico, aunque sin
significación estadística (p=0,23).
Comentario: La
principal limitación de este estudio es la falta de validación de la
modificación del CPIS original. Asimismo, ítems como la cuantificación de
la producción de secreciones traqueales se prestan a subjetividad. A pesar
de estas precisiones, el uso que los autores dan al CPIS puede ayudar a
definir el curso clínico de la NAV. Su uso, o el de la pO2/FiO2,
identifica precozmente a aquellos enfermos con buena evolución
(disminución al tercer día del proceso) y puede ayudar a disminuir resistencias
bacterianas y costes de tratamientos “desproporcionados” de dos y tres
semanas, mientras que en enfermos con mala respuesta podrían arbitrarse otras medida
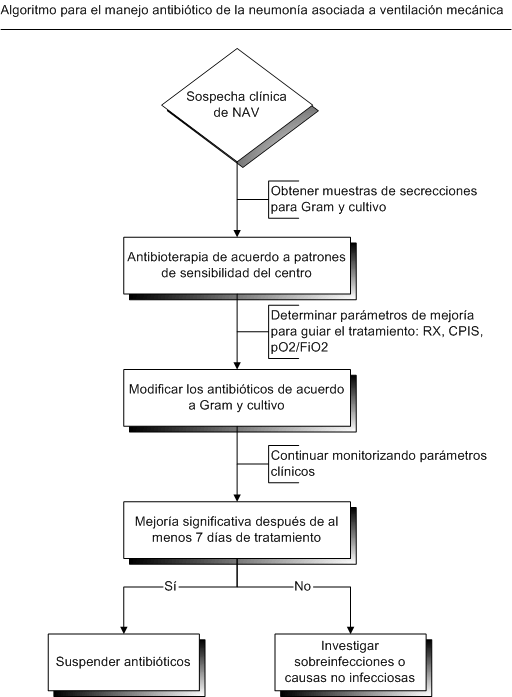
precozmente. Una aproximación interesante es la propuesta por Kollef en el
algoritmo descrito en la Figura 1.
Tabla I. CIPS
Modificado por Luna et al.
Componente
|
Valor |
Puntuación |
|
Temperatura |
³ 36,5 y £ 38,4
ºC |
0 |
|
³ 38,5 y
£ 38,9
ºC |
1 |
|
³ 39 y
£ 36 ºC |
2 |
|
Leucocitos (por mm3) |
³4.000 y
£
11.000 |
0 |
|
< 4.000 ó > 11.000 |
1 |
|
Secreciones traqueales |
Pocas |
0 |
|
Moderadas |
1 |
|
Abundantes |
2 |
|
Purulentas |
(a lo anterior se suma 1) |
|
PO2/FiO2 mmHg |
> 240 o ausencia de SDRA |
0 |
|
£ 240 y presencia de SDRA |
2 |
|
Rx |
No infiltrado |
0 |
|
Infiltrado parcheado o
difuso |
1 |
|
Infiltrado localizado |
2 |
|
Puntos totales de 0 a 10. |
|
|
Figura 1:
Vicente Gómez Tello
©REMI,
http://remi.uninet.edu.
Abril 2003.
Enlaces:
Palabras clave:
Neumonía asociada a
ventilador, Infección.
Busque en REMI con Google:
Envía tu comentario para su
publicación |