|
| |
|
Revista
Electrónica de Medicina Intensiva
Debate nº 6. Vol 2 nº 12, diciembre 2002.
Autor: Nieves de Lucas García
|
[ Arriba ]
|
[ Anterior ] [ Siguiente ]
|
|
| Intubación
en la asistencia inicial al traumatizado grave |
|
|
|
Directrices de la Eastern Association for the
Surgery of Trauma (EAST), y la Brain Trauma Foundation (BTF); curso de soporte vital
avanzado en trauma (ATLS) del American College of Surgeons.
|
|
La
intubación orotraqueal con premedicación se asocia a menos
complicaciones y más éxitos que la intubación orotraqueal sin
premedicación y la intubación nasotraqueal
|
|
|
|
Indicaciones de la intubación
|
|
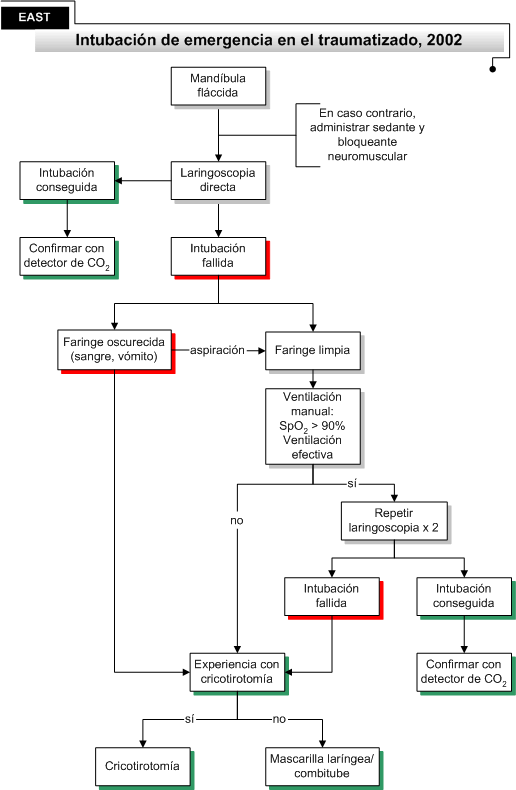
La “Eastern Association for the Surgery of Trauma” (EAST), basándose en una amplia revisión
bibliográfica, considera que el paciente traumatizado precisa intubación
traqueal en las siguientes circunstancias (recomendación de nivel 1): obstrucción de vía aérea, hipoventilación, hipoxemia
grave (hipoxemia a pesar de oxígeno suplementario), deterioro cognitivo
severo (GCS< 8), parada cardiaca, shock hemorrágico grave e
inhalación de humos.
Las recomendaciones del Colegio Americano de Cirujanos
para el soporte vital avanzado en el paciente traumatizado (ATLS) añaden
otras situaciones con compromiso inminente o potencial de la vía aérea,
como son la protección de broncoaspiración de sangre o vómito, las
fracturas faciales, la actividad convulsiva persistente, el hematoma en
cuello, la lesión traqueal o laríngea y el estridor.
Las guías 2000 para RCP y cuidados cardiovasculares de
emergencia (AHA e ILCOR) indican la intubación en una circunstancia más
que podría dar lugar a debate: el trauma torácico (por ejemplo:
contusión pulmonar, trauma penetrante). El trauma torácico penetrante
obliga a un ajustado orden de prioridades durante la asistencia inicial,
de manera que retrasos innecesarios en la asistencia quirúrgica, acarrean
con frecuencia la muerte del paciente por complicaciones tales como el
taponamiento cardiaco o la exanguinación. En el trauma torácico
penetrante la necesidad de intubación traqueal debería valorarse
entonces cuidadosamente buscando indicaciones “de nivel 1”.
|
|
Dificultades
en la intubación
|
|
Al establecer o mantener la vía aérea se debe tener
precaución para evitar los movimientos excesivos de la columna cervical,
sin hiperextender, hiperflexionar o rotar la cabeza y el cuello del
paciente. Esto puede llevarse a cabo con el apoyo a la intubación de un
asistente que mantenga alineada la columna cervical. La intubación puede
ser técnicamente difícil por las causas que concurren en cualquier
intubación (artritis severa de columna cervical, cuello corto
musculoso...) u otras, como las lesiones traumáticas faciales o
cervicales. La oclusión esofágica por presión cricoidea es una maniobra
útil para prevenir la broncoaspiación y proporcionar una mejor
visualización de la vía aérea.
En caso de fractura de laringe no diagnosticada o si
existe rotura incompleta de la vía aérea, la intubación puede
precipitar la obstrucción total o la ruptura completa de la vía aérea,
incluso cuando no existían hallazgos clínicos (ronquera, enfisema subcutáneo
o fractura palpable) que sugirieran esta posibilidad. Si es posible
detectar la situación, puede ser útil la intubación guiada por un
endoscopio flexible, si está rápidamente disponible. En caso de intubación
fallida estaría indicada la realización de una traqueotomía de
emergencia.
|
|
Métodos
de intubación
|
|
Intubación orotraqueal (IOT) frente a intubación
nasotraqueal (INT)
La EAST considera con nivel 1 de recomendación como método
de elección de intubación en el paciente traumatizado la IOT guiada por
laringoscopia. La documentación que revisa parece concluyente al
respecto.
En su revisión encuentra los siguientes porcentajes de
fallos en la intubación de emergencia (en orden decreciente):
IOT con premedicación 3,7% (218/5963;
IC95% 3,2 – 4,2%), IOT sin premedicación 20,8%(124/595; IC 95%
17,5 – 24,1%), INT (sin premedicación)
23,2% (144/620; IC 95% 19,9 –26,5%). El riesgo relativo de
intubación fallida para la INT frente a la IOT con premedicación fue de 6,8
(p<0,001), con porcentajes totales de complicaciones (en orden
decreciente): IOT con premedicación 3,6% (IC 95% 3,0-4,2%), INT 4,4% (IC
95% 2,7-6,1%), IOT sin premedicación 19,0% (IC 95% 13,7-24,3%).
Esta evidencia a favor de la IOT frente a la
INT en el paciente traumatizado no es tenida en cuenta por el ATLS, que
considera aún en sus guías de 1997 que el determinante más importante
en la elección entre una IOT y una INT es la experiencia del médico,
excepto en pacientes en apnea, en que estaría indicada la IOT. Parece
claro que la experiencia debería orientarse a la técnica con menor
porcentaje de fallos y menos complicaciones.
Uso de premedicación
Los datos mencionados en el apartado
anterior respaldan también el uso de la premedicación en la intubación
como método para aumentar el porcentaje de éxitos en la técnica. El
riesgo relativo de intubación fallida para la IOT sin premedicación frente a la que empleó premedicación fue de 6,1.
La
traducción de las evidencias a la recomendación de la EAST no resulta
tan fácil de entender. Recomienda, con nivel I, que cuando la mandíbula
del paciente no se encuentre relajada se emplee la premedicación, con los
siguientes objetivos: parálisis muscular, sedación, mantenimiento de la
estabilidad hemodinámica, prevención de la hipertensión intracraneal,
prevención del vómito y prevención de la extrusión intraocular.
En esta redacción destaca la expresión “si la mandíbula no se
encuentra relajada” como punto de partida en la decisión de premedicar
o no, a lo que cabría poner dos objeciones:
-
Las IOT sin premedicación que se han documentado,
realizadas en pacientes con GCS muy bajo, tuvieron a pesar de ello una
tasa de fracasos mayor a la IOT con premedicación. La evidencia no
apoya el hecho de que no se premedique a un paciente con mandíbula
relajada.
-
La recomendación de nivel 1, con el algoritmo a que da lugar, se basa en
el criterio “mandíbula relajada” que parece traducir una mayor
facilidad técnica para la persona que intuba, y no otro tipo de
criterios como podrían ser las necesidades del paciente. Es cierto
que, una vez considerada la premedicación se propone una pauta de fármacos
distinta según el paciente presente GCS <=8, inestabilidad hemodinámica
o traumatismo ocular.
El
ATLS no refleja ni siquiera en términos ambiguos la conveniencia de
premedicar. Afirma que en la mayoría de los casos en que es
necesario realizar una intubación durante la revisión primaria no se
requiere el uso de drogas sedantes o paralizantes,
y que el uso de anestesia, sedantes y drogas bloqueadoras
neuromusculares para efectuar la intubación endotraqueal en el paciente
traumatizado no está exento de riesgo. Una vez más la necesidad parece
referirse exclusivamente a la sencillez o dificultad para el sanitario que
realiza la técnica. Y el riesgo en el uso de fármacos no es contrapesado
frente al riesgo del no uso. El ATLS, a pesar de su gran valor didáctico,
no acaba de incorporar algunas evidencias nuevas.
|
|
Métodos
alternativos a la intubación
|
La EAST considera como nivel 1 la
cricotirotomía cuando se precisa intubación traqueal y las cuerdas
vocales no se pueden visualizar durante la laringoscopia o la faringe está
llena de grandes cantidades de sangre o vómito. La mascarilla laríngea y
el combitube son alternativas a la cricotirotomía con nivel de
recomendación 3, pudiendo emplearse cuando hay experiencia limitada en
esta técnica. Las dificultades para la ventilación a través de una
cricotirotomía parecen, sin embargo, hacer deseable en pacientes con
necesidad de al menos normoventilación (TCE severos), mayores estudios en
el uso de combitube y mascarilla laríngea, dispositivos muy prometedores
en los que, hasta ahora, la experiencia es más limitada que en la
cricotirotomía.
|
|
Bibliografía
|
- Eastern Association for the Surgery of Trauma (EAST);
2002. 80 p. 261 referencias.
Guías para la intubación de emergencia en el traumatizado [ PDF,
372K]
-
ATLS 1997. Sexta edición. Colegio
Americano de Cirujanos.
-
Guidelines 2000 for CPR an Emergency Cardiovascular Care.
Part 8: Advanced Challenges in Resuscitation: Section 3: Special
Challenges in ECC.
Circulation 2000; 102 [Suppl I]: I229-I252
-
Airway Management of the
Trauma Victim. Trauma.org
-
Brain
Trauma Foundation 1995. Head injury guidelines (PDF imprimible)
-
Brain
Trauma Foundation 2000. Management and prognosis of severe traumatic
brain injury (PDF no imprimible)
Nota:
el capítulo de manejo inicial del TCE en las recomendaciones de la Brain
Trauma Foundation del año 2000 no varía en su redacción más que en el
año límite de revisión de literatura.
Nieves de Lucas García
SAMUR-Protección Civil, Madrid
©REMI, http://remi.uninet.edu.
Diciembre 2002.
|
|
|
|
|
Palabras
clave: Traumatismos, Vía aérea, Intubación traqueal, Tratamiento.
Envía
tu comentario para su publicación |
|